「2025年問題」からクリニックが担うべき在宅診療・介護への支援を考える

刻々と迫り来る「2025年問題」
近い将来、我が国の根幹を揺るがすと言われている社会問題のひとつが「2025年問題」です。
第一次ベビーブーム(1947年〜1949年)の時期に生まれた「団塊の世代」の人々が、後期高齢者(75歳以上)の年齢に達するこの年、日本は今以上の超高齢化社会に突入すると言われています。
公衆衛生環境が良い場合、出生率が低い中で高齢者が増加すると、生産年齢人口(15〜64歳)が減少します。厚生労働省が発表している『日本の人口の推移』によると、高齢者1人に対する生産年齢人口は、2010年の2.6人から2025年には1.8人に減少する と予測されています。
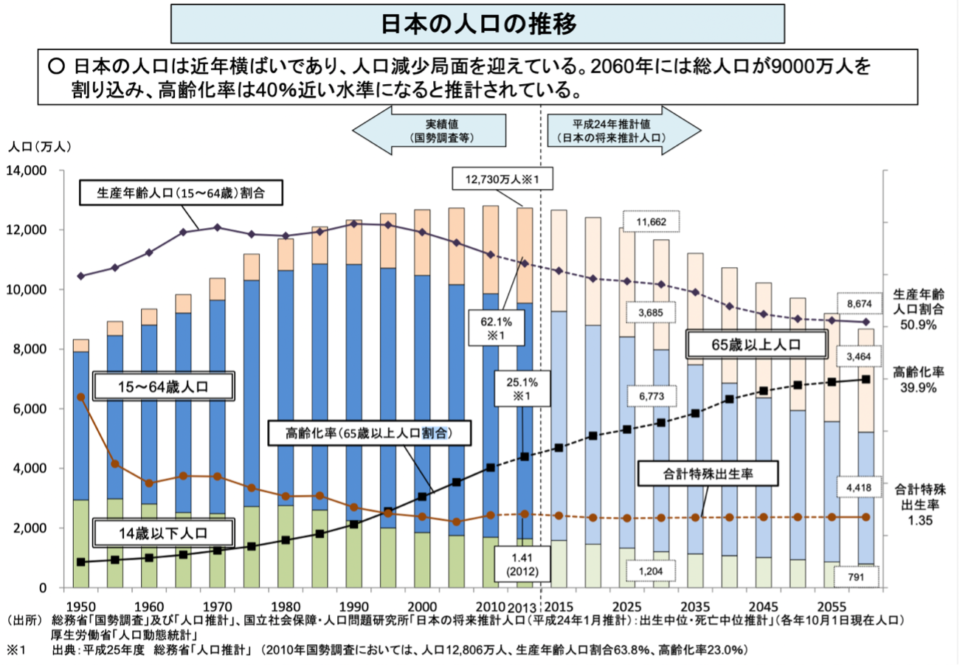
出典:厚生労働省ホームページ
https://www.mhlw.go.jp/seisakunitsuite/bunya/hokabunya/shakaihoshou/dl/07.pdf
社会保障制度を維持するために
超高齢化社会で顕在化する最も大きな課題が社会保障制度の維持です。
高齢化により医療需要が高まると、医療費全体が増大します。高齢になるほど一人あたりの医療費も高くなり、国庫負担がさらに急増すると見込まれています。
こうした状況下で、医療以上に需要が高まると予測されているのが介護です。従来は介護が必要となっても同居している家族がいて、家族で介護をすることが一般的でした。しかしながら、近年の非婚化や晩婚化、それに伴う少子化の影響等により核家族化が進行。老老介護や独居老人の問題の多くが社会保障制度に行き着いてしまい、このままでは社会保障費の増税は愚か、社会保障制度の維持が難しくなるのではないかと懸念されています。
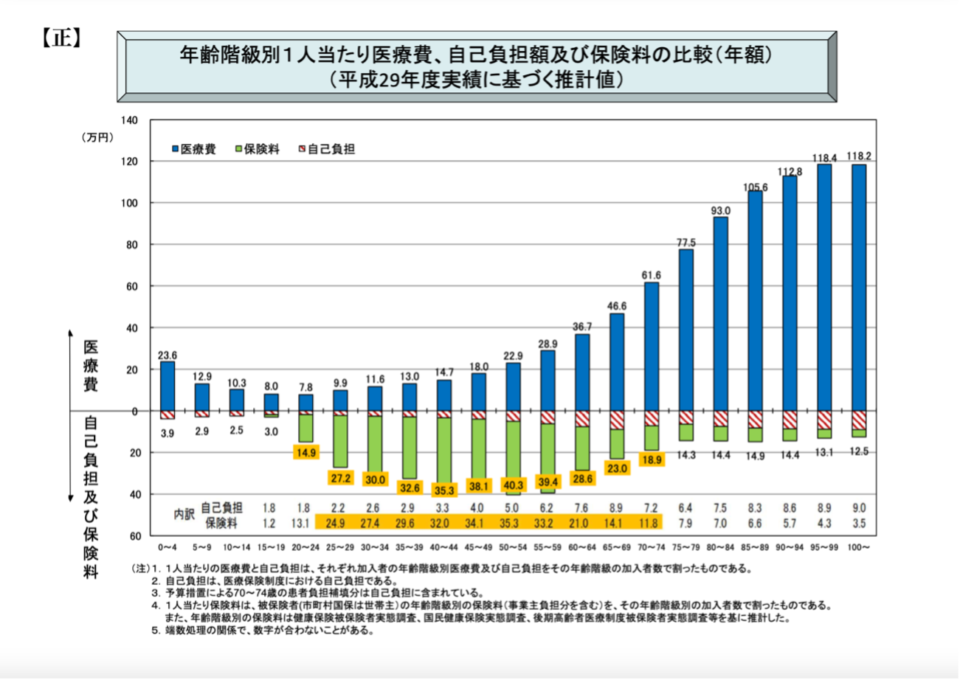
出典:厚生労働省ホームページ
https://www.mhlw.go.jp/content/H29kiso_teisei.pdf
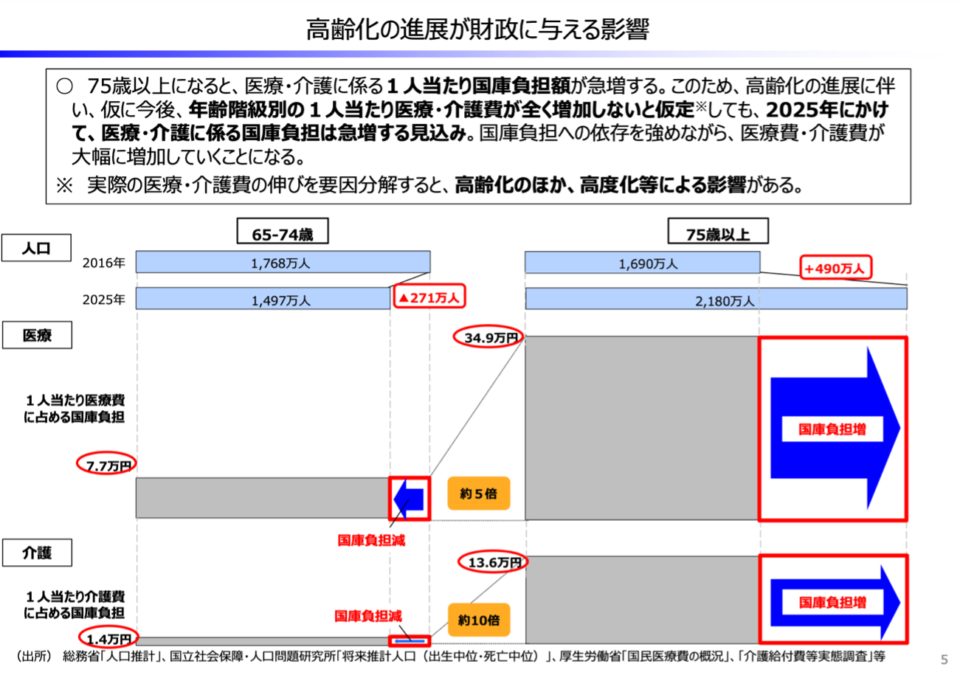
高齢化の進展が財政に与える影響については、65〜74歳と 75歳以上の医療費や介護費を 2016年と2025年の数字で比較すると、医療費は約5倍、介護費に至っては約10倍に膨らむことが予測されます。
出典:財務省ホームページ
https://www.mof.go.jp/about_mof/councils/fiscal_system_council/sub-of_fiscal_system/proceedings/material/zaiseia20191009/02.pdf
「医療と介護のシームレス化」のあゆみ
この課題を解消する方策の一つとして掲げられたものが「地域包括ケアシステム」です。
「医療と介護のシームレス化」を通じて各分野の現場連携を強化し、地域全体で高齢者を支えていく考え方であり、高齢者がより長くその地域で住み続けていくことを目指しています。
Topic1:地域包括ケアシステムとは?
詳細については厚生労働省「地域包括ケアシステムについて」で詳しく説明があります。
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/hukushi_kaigo/kaigo_koureisha/chiiki-houkatsu/
在宅医療充実の実現に向けて
医療分野で「地域医療構想」という施策が立てられ、医療機能(高度急性期・急性期・回復期・慢性期)ごとの病床機能報告を「見える化」し医療資源を配分する動きが出ている一方で、介護分野では、2018年から在宅医療充実に向けた視点が重要視されるようになりました。在宅医療や訪問看護は、医療費の増大化に伴う問題の解消や、高齢者の「住み慣れた地域で暮らす」という希望を叶えるための医療として、大きな役割が期待されているからです。これまでの医療体制を見直し、各領域の役割を明確化することで、医療資源を効率化し限られた財源を有効活用することが在宅医療のポイントとなります。
参照:在宅医療の充実に向けた取組の進め方について
https://www.mhlw.go.jp/content/10800000/000584562.pdf
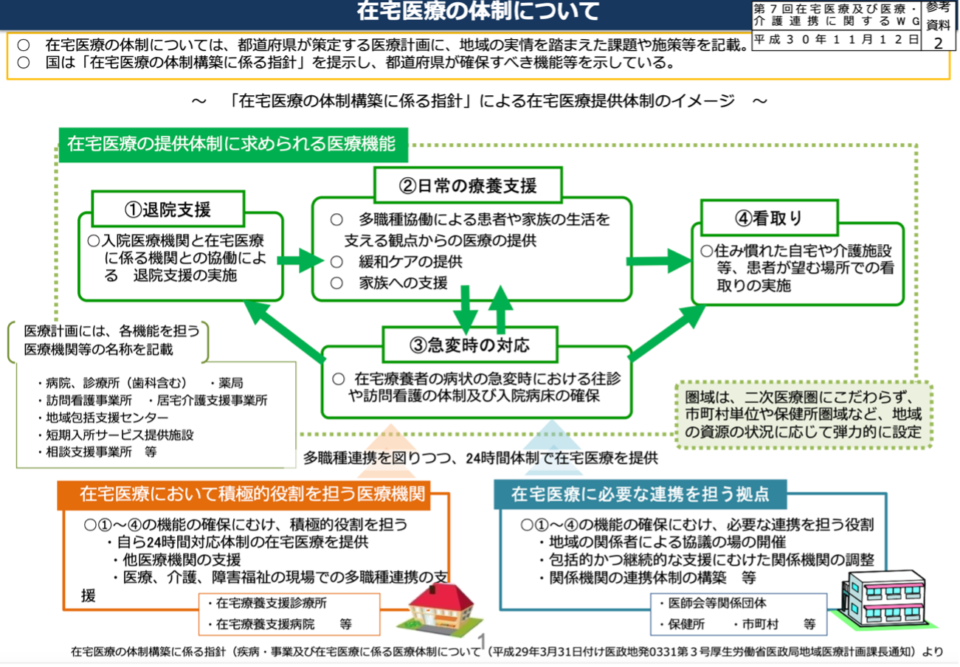
出典:厚生労働省ホームページ
https://www.mhlw.go.jp/content/10800000/000584474.pdf
Topic2:在宅医療とは?
在宅医療とは、主に患者の自宅で以下のような医療行為をすることです。
- 医師による訪問診療
- 看護師による訪問看護
- 理学療法士による訪問リハビリテーション
- 歯科医師による歯科診療
在宅医療サービスを展開する診療所には、診療や診察をする医療施設のうち所定の施設基準をクリアした施設「在宅療養支援診療所」と、複数人の医療体制や往診、看取りなどの実績を基準にした「機能強化型在宅支援診療所」があります。
情報共有の必要性
具体的な「医療連携の強化」を大きく前進させたのは、IT化でした。都道府県ごとに地域医療の医療情報ネットワークが構築されたことで、電子カルテを繋いで病院やクリニック間の情報が総合的に確認できるようになったのです。迅速な情報共有が可能になることで、スタッフの業務削減や負担軽減はもちろん、他の医療機関や国、自治体とのデータ共有・活用により、一人ひとりに質の高い医療を提供することができます。
2025年の超高齢化社会を目前に「在宅医療」「訪問診療」を考えるクリニックが今後ますます増えると予想される中、こうしたネットワークの活用は必要不可欠になってきています。
